O que é a Retinopatia Diabética?
A retinopatia diabética é o acometimento da retina pelo diabetes e a hiperglicemia é o principal causador desta doença.
Qual as causas da Retinopatia Diabética?
A causa está relacionada a vários fatores, contudo, a hiperglicemia é o principal fator de risco para o desenvolvimento da retinopatia diabética diz o especialista . O dano da retina que causa a retinopatia diabética resulta, principalmente, do extravasamento (inchaço) da retina e da falta de sangue na retina por obstrução dos vasos.
A RD geralmente tem a tendência de progredir com o tempo, causando maior lesão da retina anatômica e funcional e, portanto, perda visual. Atualmente, a retinopatia diabética é classificada em 2 categorias:
- a retinopatia diabética não proliferativa; e
- retinopatia diabética proliferativa (RDP).
Sintomas
Inicialmente vamos falar do embaçamento visual transitório
Entre os principais sintomas da retinopatia diabética, temos a perda visual leve e moderada, alteração de visão de cores, e até visão torta. Assista o vídeo abaixo para entender a perda da visão permanente que acontece nos pacientes diabéticos.
Todas estas alterações é causada, predominantemente, pelo inchaço na retina, chamado de edema macular diabético. Entenda esta doença, assistindo o vídeo abaixo.
Já a perda visual grave é causada pela forma proliferativa da retinopatia diabética, na qual há o crescimento de vasos anormais, que podem levar ao sangramento dentro do olho a qualquer momento e fazer com que o paciente tenha uma piora da visão grave (cegueira). Por isto é necessário procurar um especialista em retinopatia diabética para condução adequada do caso.
Geralmente, nesses casos, o paciente passa a ver “teias de aranha”, o que caracteriza o início do sangramento.
Diagnóstico
Todos os pacientes diabéticos necessitam de exame fundo de olho ou de mapeamento de retina e a frequência vai depender dos achados no exame inicial.
A Academia Americana de Oftalmologia recomenda que pacientes diabéticos tipo 1 sejam examinados 5 anos após o diagnóstico da doença, pois o acometimento retiniano raramente é encontrado antes deste período. Já os diabéticos tipo 2 devem ser examinados assim que diagnosticados, porque algum grau de retinopatia pode ser encontrado nesse momento.
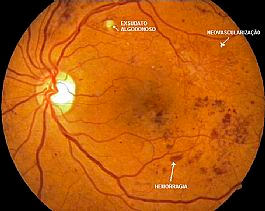
Figura 1. Retinografia mostrando os sinais da retinopatia diabética.
Ao detectar, por meio do mapeamento de retina e/ou da retinografia, a presença de retinopatia diabética (figura 1) será classificada e, conforme o estágio, outros exames complementares podem ser solicitados para diagnóstico, tratamento e seguimento. São eles:
- Angiografia da retina;
- Exame OCT (tomografia de coerência óptica): Mais utilizado para o diagnóstico e acompanhamento do tratamento, principalmente do edema macular diabético. Abaixo, assista o vídeo que mostra o diagnóstico do edema macular diabético pelo OCT.
- Ultrassonografia ocular.
Tratamento/Cirurgia da Retinopatia Diabética
Tanto o oftalmologista quanto o generalista ou endocrinologista devem ter em mente que o tratamento da RD visa a intervenção primária e secundária.
Na primária, o objetivo do tratamento é o controle do diabetes por meio da hemoglobina glicada, da hipertensão arterial sistêmica e do colesterol, visto que estudos observacionais sugerem que o descontrole desses fatores aumentam o risco da retinopatia diabética, particularmente do edema macular diabético.
A hemoglobina glicada ganha principal importância, pois nos mostra o controle do diabetes nos últimos 3 meses. Já a glicemia de jejum é importante para saber se o paciente tem ou não diabetes, isto é, para o diagnóstico da doença e não para o controle adequado, porque é uma medida isolada.
Já o tratamento secundário consiste em aplicação de laser e medicações intraoculares.
O tratamento de escolha para a retinopatia diabética proliferativa é o laser, procedimento chamado de panfotocoagulação da retina, na qual marcas de laser são aplicadas por toda a retina, com a finalidade de destruir o tecido, poupando somente a região macular.
O tratamento não tem o objetivo de melhorar a visão, mas de evitar que o paciente fique cego pela retinopatia diabética. Abaixo o vídeo mostrando como o tratamento é realizado.
Entretanto, em certos casos, existe a necessidade de realização de vitrectomia pars plana. São aqueles nos quais houve sangramento para dentro do olho, descolamento de retina ou quando a retina esta sendo tracionada.
Para o tratamento do edema macular diabético, ou inchaço da mácula, temos 2 alternativas: o laser e as injeções intraoculares de medicação. Iniciando com o laser, que é utilizado de maneira mais fraca do que na retinopatia diabética proliferativa, mas somente casos selecionados de edema macular diabético são indicados para o tratamento.
Entretanto, nos últimos anos, foram as injeções intraocular de antiangiogênicos, como Aflibercepte, Ranibizumabe e Bevacizumabe, que ganharam grande destaque por proporcionarem a melhora da visão aos pacientes (figura 2). Essas medicações têm a finalidade de suprimir o “vascular endothelial growth factor” (VEGF), importante fator de
desenvolvimento da doença. Por último podemos usar os antiinflamatórios, chamados de corticoides, com uso de injeções intraoculares que têm o efeito de desinflamar a retina e tratar o edema macular diabético.
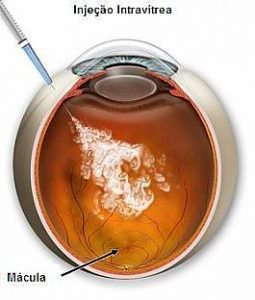
Figura 2. Ilustração da injeção intraocular.
Por último, se a doença causar sequela visual irreversível, é possível contar com os auxílios de visão subnormal, que utilizam lupas e telelupas para magnificação visual.
Publicações sobre Retinopatia Diabética com participação do Prof. Rony:
The effect of glycaemia on choroidal thickness in different stages of diabetic retinopathy. Abalem MF, Nazareth Veloso Dos Santos H, Garcia R, Chen XD, Carricondo PC, Cabral Zacharias L, Rony Carlos Preti. Ophthalmic Res. 2020 Feb 10. doi: 10.1159/000506381
Azevedo BMDS, Araujo RB, Ciongoli MR, Hatanaka M, Rony Carlos Preti, Monteiro MLR, Zacharias LC. Arq Bras Oftalmol. 2019 Jul-Aug;82(4):295-301. doi: 10.5935/0004-2749.20190060.
Motta AAL, Bonanomi MTBC, Ferraz DA, Rony Carlos Preti, Sophie R, Abalem MF, Queiroz MS, Pimentel SLG, Takahashi WY, Damico FM. Diabetes Res Clin Pract. 2019 Mar;149:170-178. doi: 10.1016/j.diabres.2019.02.002. Epub 2019 Feb
Rony Carlos Preti, Mutti A, Ferraz DA, Zacharias LC, Nakashima Y, Takahashi WY, Monteiro ML.Clinics (Sao Paulo). 2017 Feb 1;72(2):81-86
Ferraz DA, Vasquez LM, Rony Carlos Preti, Motta A, Sophie R, Bittencourt MG, Sepah YJ, Monteiro ML, Nguyen QD, Takahashi WY. Retina. 2015 Feb;35(2):280-7
Rony Carlos Preti, Vasquez Ramirez LM, Ribeiro Monteiro ML, Pelayes DE, Takahashi WY. Ophthalmologica. 2013;230(1):1-8
Rony Carlos Preti, Ramirez LM, Monteiro ML, Carra MK, Pelayes DE, Takahashi WY. Br J Ophthalmol. 2013 Jul;97(7):885-9.
Rony Carlos Preti, Motta AA, Maia OO Jr, Morita C, Nascimento VP, Monteiro ML, Takahashi WY. Arq Bras Oftalmol. 2010 May-Jun;73(3):240-3.
How much information do medical practitioners and endocrinologists have about diabetic retinopathy?
Rony Carlos Preti, Saraiva F, Junior JA, Takahashi WY, da Silva ME. Clinics (Sao Paulo). 2007 Jun;62(3):273-8.
